Poszerzenie żył powierzchownych jest spowodowane upośledzoną funkcją zastawek i przepływem krwi. Żylaki są charakterystyczne dla kończyn dolnych, gdyż postawa pionowa powoduje problem z odpływem krwi pod wpływem siły ciężkości. Dzisiaj przyjrzymy się żylakom na nogach, objawom, objawom i sposobom leczenia żylaków.
Mechanizm powstawania żylaków
Pod wpływem pomp mięśniowo-żylnych stopy, nogi i uda, podciśnienia ssącego w jamie brzusznej i pracy serca, krew podnosi się z dołu do góry. Żyły to duże naczynia, przez które krew transportowana jest z obwodu do serca. Ściany naczyń krwionośnych mają mniej tkanki mięśniowej niż ściany tętnic. Aby zapobiec odwrotnemu przepływowi krwi, żyły są wyposażone w zastawki.
W przypadku atonii ścian żylnych i niewydolności zastawek krew zatrzymuje się w żyłach i następuje ich deformacja. Zwiększa się światło żyły. Im jest większy, tym trudniej jest zaworom całkowicie go zamknąć. W rezultacie więcej krwi napływa z powrotem, powodując stagnację i dalsze rozciąganie żył w nogach.
Żylaki kończyn dolnych zależą od płci, ponieważ według statystyk częściej występują u kobiet.
Przyczyny żylaków
Główne przyczyny żylaków można podzielić na endogenne i egzogenne:
- dziedziczna niewydolność żylna;
- brak aktywności fizycznej;
- długotrwała wymuszona postawa;
- noszenie wysokich obcasów;
- nadwaga;
- brak równowagi hormonalnej;
- niektóre choroby przewlekłe i patologie narządów (serce, wątroba, śledziona itp.);
- zmiany ze względu na wiek;
- zła postawa i płaskostopie;
- przyjmowanie niektórych rodzajów leków (doustne środki antykoncepcyjne, sterydy);
- zwiększone ciśnienie wewnątrzczaszkowe, które powoduje:
- zaparcia;
- ciąża itp.
Jak leczyć żylaki na nogach u kobiet
U kobiet stan układu żylnego zależy od morfologicznych i fizjologicznych cech organizmu. Dlatego niektórzy naukowcy sugerują, że za patologię żył w organizmie kobiety odpowiada specjalny gen, który jest dziedziczony i powiązany z płcią. Określa stosunek kolagenu i elastyny w ścianach żył. Dlatego u kobiet żylaki na nogach występują znacznie częściej.
Ponadto, jeśli zakłócona zostanie hemodynamika w żyłach głębokich, krew zostanie odrzucona do żył odpiszczelowych. Struktura tkanki podskórnej u kobiet ma charakterystyczne różnice. Dobrze rozwinięta tkanka podskórna dzieli tkankę na sektory mostkami tkanki łącznej. U kobiet z luźną tkanką podskórną żyły są z reguły cienkościenne i kręte. „Swetry” wywierają nacisk na przerzedzone ściany, dodatkowo zapobiegając odpływowi krwi.
Na stan warstwy mięśniowej ściany żylnej u kobiet wpływa także ilość hormonów płciowych. Wraz ze spadkiem poziomu estrogenów spowodowanym ciążą, zaburzeniami hormonalnymi i menopauzą pojawiają się tzw. hormony „ciałka żółtego”, które rozluźniają mięśnie ściany żylnej.
Według statystyk żylaki występują u 70% kobiet, u których w czasie ciąży wystąpiły nieregularne miesiączki.
Na uzależnienie hormonalne wskazuje także fakt, że dzięki hormonalnej terapii zastępczej w okresie menopauzy objawy żylaków stają się mniej widoczne, a ryzyko rozwoju choroby jest zmniejszone. A przyjmowanie hormonalnych środków antykoncepcyjnych zwiększa ryzyko wystąpienia żylaków.
W czasie ciąży zwiększone ryzyko rozwoju patologii żylnej wiąże się z:
- nacisk mechaniczny – powiększenie płodu powoduje ucisk na żyłę główną dolną i utrudnia przepływ krwi;
- problemy z krążeniem – w czasie ciąży zwiększa się objętość krwi i zwiększa się jej odpływ z serca, co powoduje dodatkowe obciążenie żył nie tylko nóg, ale także miednicy;
- wzrost poziomu progesteronu wpływa na napięcie tkanki mięśniowej w ścianach żył, znacząco je rozluźniając;
- zaburzenie hemostazy towarzyszy wzrost krzepliwości krwi i wzrost jej lepkości, co prowadzi do powstania skrzepliny.
Czynniki egzogenne pogarszają przebieg procesu patologicznego u kobiety. U mężczyzn żylaki nóg spowodowane są w większym stopniu czynnikami egzogennymi. Przyczyną żylaków u mężczyzn jest nadmierna aktywność fizyczna na skutek podnoszenia ciężarów w pracy lub uprawiania sportów siłowych.

Uprawianie niektórych sportów może prowadzić do urazów nóg, co prowadzi do całkowitego rozszerzenia żył. Siedzący tryb życia i złe odżywianie prowadzą do otyłości i zwiększają obciążenie nóg. Nadużywanie alkoholu i palenie tytoniu wpływają na stan reologiczny krwi. Nie tylko staje się bardziej lepki, ale istnieje również ryzyko zakrzepicy żył z powodu upośledzonej hemostazy.
Częstą przyczyną żylaków jest specyfika pracy u mężczyzn. Długotrwałe przebywanie w pozycji statycznej (stojącej lub siedzącej), wibracje miejscowe lub ogólne (kierowcy, operatorzy koparek, wiertarki) nie tylko powodują zastój krwi w nogach, ale także wpływają na stan i funkcję ściany żylnej. Mężczyźni w mniejszym stopniu, ale podobnie jak kobiety, mają genetyczną predyspozycję do żylaków.
Badania statystyczne potwierdzają zwiększone ryzyko wystąpienia żylaków u osób rasy kaukaskiej.
Żylaki wtórne są spowodowane patologią ogólnoustrojową. Na skład krwi i stan żył wpływa patologia wątroby. Naruszenie jego funkcji może prowadzić do zakłócenia metabolizmu lipidów, powstawania „złego” cholesterolu i odkładania się płytek na wewnętrznej ścianie żyły. Patologia nerek prowadzi do patologii metabolizmu wody i soli i zagęszczenia krwi.
Obydwa rodzaje chorób mogą powodować żylaki na nogach. Cukrzyca powoduje również żylaki i pogarsza ich przebieg. Cukrzyca zaburza odżywianie i funkcjonowanie tkanek, co może powodować powstawanie owrzodzeń troficznych na nogach. Choroby zapalne układu moczowo-płciowego (zapalenie gruczołu krokowego u mężczyzn i zapalenie sromu, zapalenie pochwy, zapalenie błony śluzowej macicy itp. u kobiet) mogą również powodować żylaki.
Żylaki są chorobą przewlekłą, podatną na progresję i nawroty.
Objawy żylaków
Pierwsze oznaki żylaków objawiają się szeregiem charakterystycznych objawów:
- uczucie ciężkości w nogach;
- występowanie skurczów mięśni łydek;
- uczucie mrowienia lub drętwienia;
- obrzęk pod koniec dnia.
W miarę postępu choroby objawy nasilają się:
- pojawienie się pajączków;
- pojawiają się rozszerzone żyły, kręte i zdeformowane;
- zmienia się kolor sąsiednich tkanek;
- wzdłuż żył pojawia się ból;
- widoczne są obszary objęte stanem zapalnym z przekrwieniem skóry;
- Podczas badania palpacyjnego wzdłuż żyły wyczuwalne są gęste, zakrzepłe węzły.
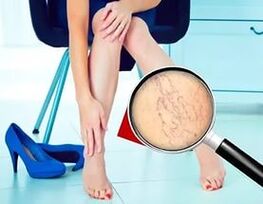
Objawy zależą od charakteru i stopnia zaawansowania żylaków. Jeśli proces się nasila, żylaki mogą prowadzić do poważnych powikłań. Objawy nasilają się, ból odczuwany jest nie tylko po wysiłku fizycznym, ale także w stanie spokoju. Wewnątrz uszkodzonej żyły pojawia się uczucie swędzenia i pieczenia.
Z powodu niewystarczającego dopływu krwi odżywianie skóry zostaje zakłócone; melatonina odkłada się w uszkodzonych komórkach, powodując przyciemnienie naskórka. Dalszemu postępowi choroby może towarzyszyć pojawienie się trudnych do wyleczenia owrzodzeń troficznych. Często naruszenie trofizmu tkanek objawia się w postaci dermatoz, egzemy, suchości i utraty elastyczności skóry. Wymienione objawy są typowe dla rozwoju żylaków, ale zdarzają się również objawy indywidualne, wynikające z cech organizmu i chorób współistniejących. Objawy charakteryzują także różne etapy żylaków.
Klasyfikacja chorób żył
Żylaki mają kilka etapów rozwoju, które charakteryzują się objawami o różnym nasileniu:
- Etap kompensacji - początek choroby charakteryzuje się pojawieniem się pajączków, deformacją żył odpiszczelowych, uczuciem ciężkości i obrzękiem.
- Etap subkompensacji - postęp żylaków, zmiana zabarwienia tkanek, obecność miejsc przebarwionych, ciągły obrzęk, nocne skurcze mięśni nóg, ból utrzymujący się nawet w spoczynku.
- Etap dekompensacji - widoczne są oznaki zapalenia żył, deformacja nasila się i rozprzestrzenia. Postępujące zaburzenia odżywiania i ukrwienia tkanek mogą prowadzić do powstawania owrzodzeń troficznych, martwicy tkanek itp.
Według współczesnej klasyfikacji przewlekłych chorób żylnych patologię charakteryzuje kilka cech - objawy kliniczne (C), objawy etiologiczne (E), cechy anatomiczne i lokalizacja żylaków (A), objawy patofizjologiczne (P).
Następnie objawy kliniczne żylaków można podzielić na 6 etapów:
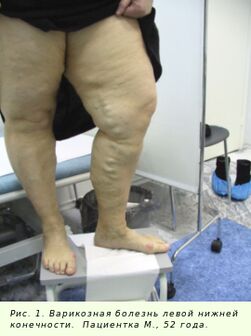
- Pierwszymi objawami żylaków są uczucie ciężkości i ból nóg. Nie stwierdza się zaburzeń krążenia w nogach (C0).
- C1 – żylaki siatkowate, w których pojawiają się żyły siatkowate lub pajączki.
- C2 – progresja choroby wyraża się widocznymi zmianami, pojawieniem się węzłów, krętych żył wystających ponad powierzchnię skóry.
- C3 – etap powstawania obrzęku. Przepuszczalność ścian żył jest upośledzona, płyn przenika do tkanek wokół naczyń. Nie stwierdzono patologii tkanki troficznej.
- C4 – widoczne są zmiany troficzne w naskórku nóg. Mogą pojawić się objawy atrofii bieli, zapalenia skóry i egzemy.
- C5 – zagojone owrzodzenia troficzne, skłonne do nawrotów.
- C6 – na podudziach występuje jedno lub więcej otwartych owrzodzeń.
Aby zatrzymać proces, żylaki należy leczyć. Aby dokładnie ustalić lokalizację i rozległość obszarów zakrzepowych, określić stopień zaawansowania choroby i zalecić odpowiednie leczenie, należy przejść szereg badań diagnostycznych. Przy kodowaniu żylaków, zgodnie z międzynarodową klasyfikacją przewlekłych chorób żylnych, kodowany jest także rodzaj rozpoznania.
Diagnostyka żylaków
W przypadku żylaków początkowym etapem badania jest badanie fizykalne i analiza wywiadu. Można zlecić laboratoryjne badania krwi i badania sprzętowe żył kończyn:
- dopplerografia;
- angioskan;
- pletyzmografia;
- MRI;
- spiralna tomografia komputerowa;
- flebotonometria itp.
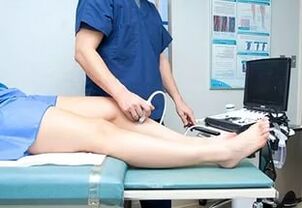
Zgodnie z międzynarodową klasyfikacją przewlekłych chorób żylnych rozpoznanie koduje się w zależności od rodzaju i liczby badań (L1, LII, LIII). Na przykład: badanie kliniczne i USG Doppler (LI); Badanie kliniczne + USG Doppler + USG (LII) itp.
Na podstawie wniosków opracowywana jest strategia leczenia.
Leczenie patologicznych żylaków
Leczenie żylaków na różnych etapach rozwoju choroby polega na stosowaniu różnych metod i środków terapeutycznych:
- leczniczy;
- nielecznicze:
- fizjoterapia;
- hydroterapia;
- fizjoterapia;
- hirudoterapia;
- wyroby pończosznicze uciskowe i bandaże z bandażem elastycznym;
- masaż (na przykład bańki);
- medycyna tradycyjna;
- leczenie chirurgiczne itp.
Na różnych etapach żylaków stosuje się leki zewnętrzne i ogólnoustrojowe. Na początkowym etapie wystarczą zewnętrzne maści, żele i kremy, aby wzmocnić ściany żylne, złagodzić obrzęki i normalizować przepływ krwi. Stosują napary i wywary z ziół leczniczych: kasztanowca, galega officinalis, rdestowca, omanu, dziurawca zwyczajnego, ropuchy itp.
Kompleksowe leczenie żylaków daje oczekiwany efekt i zmniejsza ryzyko progresji i nawrotu patologii.
Ważnym krokiem jest profilaktyka żylaków.
Profilaktyka żylaków
Profilaktyka żylaków polega na:
- utrzymanie zbilansowanej diety;
- aktywny tryb życia;
- możliwa aktywność fizyczna;
- porzucenie złych nawyków;
- wykonywanie specjalnych ćwiczeń;
- normalizacja wagi itp.
Przestrzeganie prostych zasad profilaktyki zapobiegnie wystąpieniu i postępowi choroby. Na pytanie: czy w każdym konkretnym przypadku można wyleczyć żylaki, na odpowiedź powinien odpowiedzieć lekarz prowadzący.






















